
Пролежни: симптомы, причины и методы лечения
Понимание пролежней: симптомы, причины и лечение
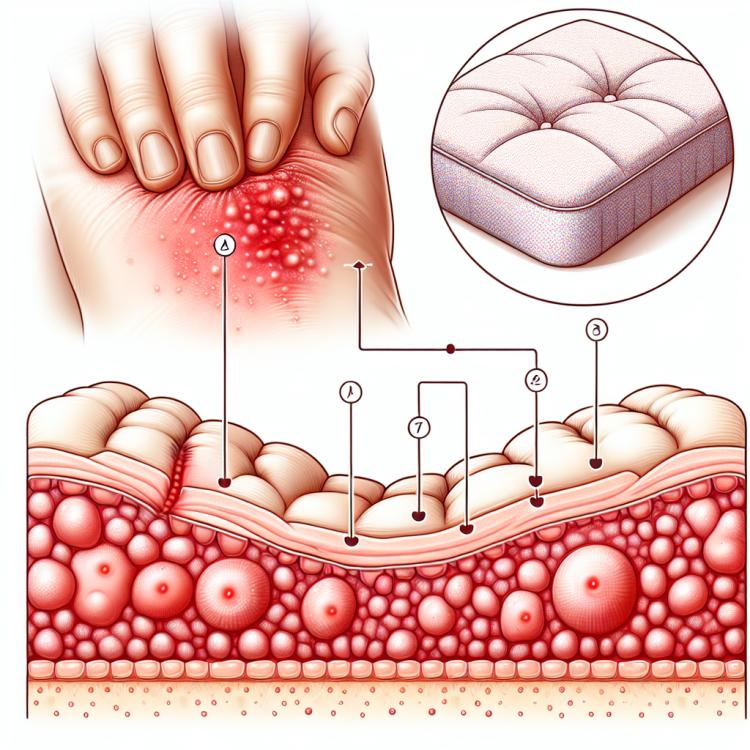
Пролежни, или декубитальные язвы, представляют собой осложнения, которые часто возникают у пациентов с ограниченной подвижностью, а также при длительном пребывании в постели. Они обычно возникают из-за постоянного давления на определенные участки кожи, что создает кровоизлияния, некроз тканей и различные инфекции. Проявления пролежней могут быть разнообразными, включая покраснение кожи, отек, язвенные образования и даже гнойные процессы, что требует немедленного лечения и профилактических мер.
Лечение пролежней включает в себя различные методы, такие как регулярная смена положения пациента, использование специальных матрасов и подушек для снижения давления, а также тщательный уход за кожей. Для более серьезных случаев может потребоваться хирургическое вмешательство. Основной принцип лечения пролежней заключается в предотвращении повреждения кожи и тканей, а также в своевременном и комплексном подходе к проблеме для минимизации осложнений и ускорения процесса выздоровления.
Патофизиология пролежней
Пролежни, или декубитусы, возникают в результате длительного давления на кожу и мягкие ткани, что приводит к нарушению кровоснабжения и окисления тканей. Основные причины развития пролежней включают факторы, такие как недвижимость пациента, отсутствие возможности переизменения положения тела, влажность кожи, недостаточное питание и гидратация, а также состояния, при которых кожа становится более уязвимой.
Другие факторы, способствующие возникновению пролежней, включают состояния ослабления, снижение активности иммунной системы, а также патологии, которые влияют на состояние кожи и ее устойчивость к давлению. Для предотвращения пролежней важно проводить регулярные обследования пациентов с повышенным риском, применять профилактические меры, такие как смена положения тела, испольование подушек и специальных матрасов, а также правильное уход за кожей.
- Давление на кожу и ткани: длительное давление на определенные участки кожи вызывает ишемию и нарушение кровоснабжения.
- Недостаточное питание и гидратация тканей: недостаток питательных веществ и влаги приводит к уменьшению жизненных процессов в клетках.
- Снижение активности иммунной системы: ослабленная иммунная функция снижает способность организма бороться с инфекциями и повреждениями тканей.
- Ослабление кожи: изменения, связанные с возрастом или патологиями, могут сделать кожу более уязвимой к давлению и повреждениям.
- Травмы или хирургические вмешательства: повреждения тканей в результате травм или операций увеличивают риск развития пролежней.
Симптомы пролежней
Симптомы пролежней зависят от степени и тяжести повреждения тканей. В начальных стадиях пролежней могут наблюдаться краснота кожи, небольшой отек, умеренная боль или чувство жжения в области повреждения. По мере прогрессирования пролежней, кожа может стать поврежденной и язвенной. Глубокие пролежни могут привести к образованию язвы, которая проникает в глубокие слои тканей и инфицируется.
Пациенты также могут испытывать сниженную чувствительность в области пролежни, что усложняет процесс излечения и повышает риск осложнений. Важно наблюдать за кожей, особенно у лиц, находящихся в состоянии недвижимости или имеющих риск развития пролежней, чтобы своевременно выявить симптомы и предотвратить развитие осложнений.
- Краснота кожи: В начальных стадиях пролежней кожа может стать красной и раздраженной из-за недостаточного кровоснабжения.
- Отек: Наблюдается отек тканей в районе пролежни, что может свидетельствовать о нарушении лимфатического дренажа.
- Боль: Пациенты могут испытывать боль или дискомфорт в области пролежни, особенно при перемещении или прикосновении к пораженной области.
- Появление язвы: В более продвинутых случаях пролежни могут привести к образованию язвы на коже, которая может быть мокнущей и болезненной.
- Сниженная чувствительность: Пациенты могут испытывать уменьшение чувствительности в области пролежни из-за повреждения тканей, что увеличивает риск осложнений.
Мнение экспертов о лечении пролежней
Стратегии лечения пролежней, согласно экспертам, должны быть комплексными и индивидуализированными. Основными методами включаются регулярное поворачивание пациента, использование специальных матрасов и подушек для снижения давления, а также активные уходы за кожей для предотвращения развития язв. Эксперты также рекомендуют проведение медикаментозной терапии для контроля боли и инфекции, а также применение методов стимуляции заживления ран.
Экспертное мнение также подчеркивает важность раннего выявления и лечения пролежней, чтобы предотвратить прогрессирование и осложнения. Постоянное мониторирование состояния пациента и регулярное оценивание эффективности лечения являются ключевыми аспектами успешного лечебного процесса. В целом, эксперты считают, что сбалансированный подход к лечению пролежней, учитывающий медикаментозную, профилактическую и реабилитационную составляющие, способствует более эффективным и благоприятным результатам для пациентов.

Диагностика пролежней
Диагностика пролежней обычно основывается на клиническом осмотре кожи и тканей в местах подозрения на образование пролежней. Врач может провести оценку состояния кожи, наличие красноты, язвенных образований или гнойного отделяемого. Также может использоваться пальпация для определения степени повреждения тканей и выявления глубины пролежней.
Дополнительные методы диагностики могут включать использование инструментальных методов, таких как ультразвуковое исследование для оценки повреждений в тканях и структурах под кожей. Диагностика пролежней важна для выбора оптимальной стратегии лечения и предотвращения развития осложнений, поэтому раннее выявление и точное определение стадии пролежней являются ключевыми моментами в этом процессе.
- Клинический осмотр: основной способ диагностики пролежней, включающий визуальную оценку состояния кожи и тканей в подозрительных местах.
- Пальпация: проведение ощупывания области подозрения на пролежни для определения степени повреждения тканей.
- Инструментальные методы: использование ультразвукового исследования для анализа содержания повреждений в тканях и структурах под кожей.
- Оценка глубины повреждения: определение стадии и глубины пролежней позволяет выбрать наилучший метод лечения и прогнозировать течение заболевания.
- Роль диагностики: раннее и точное определение пролежней существенно влияет на выбор и эффективность лечебных мероприятий, а также предотвращение возможных осложнений.
Почему b-healthy clinic?
Лечение пролежней
В некоторых случаях может потребоваться хирургическое вмешательство для удаления некротических тканей или раннего стадиями глубоких пролежней. Важно индивидуализировать лечение в зависимости от степени и типа пролежней, а также учитывать риски осложнений и потребности конкретного пациента для достижения оптимальных результатов лечения.
- Использование специальных матрасов и подушек: снижение давления на ткани помогает предотвратить образование новых пролежней и снизить риск повреждения уязвимых участков кожи.
- Регулярная смена положения тела: повороты и изменение положения пациента помогут снизить давление на кожу и мягкие ткани, способствуя их заживлению и профилактике пролежней.
- Обработка ран и язв: чистота и антисептическое лечение поврежденных участков кожи помогает предотвратить инфекции и способствует заживлению тканей.
- Оптимизация питания и гидратации: правильное питание с достаточным содержанием белков, витаминов и минералов, а также умеренное питье способствуют процессам регенерации тканей и укрепляют иммунитет.
- Хирургическое вмешательство: в случаях глубоких или осложненных пролежней может потребоваться оперативное удаление некротических тканей и специальное хирургическое лечение для раневой поверхности.
Профилактика пролежней
Другие важные аспекты профилактики пролежней включают уход за кожей с применением увлажняющих и защитных средств, регулярный осмотр кожи для выявления прежних признаков повреждений и поддержание оптимального уровня активности и мобильности у пациентов. Профилактика пролежней является важным компонентом ухода за пациентами с риском развития данного состояния, и своевременные меры позволяют снизить вероятность возникновения пролежней и улучшить общее состояние пациентов.
- Регулярное контролирование состояния кожи: важно проводить ежедневный осмотр кожи у пациентов с риском пролежней, чтобы выявить изменения на ранних стадиях.
- Смена положения тела: регулярное изменение положения пациента позволяет уменьшить давление на отдельные участки кожи и предотвратить образование пролежней.
- Использование специальных матрасов и подушек: специальные средства помогают снизить давление на кожу и ткани, улучшая циркуляцию крови и предотвращая повреждения.
- Правильное питание и гидратация: сбалансированное питание и достаточное употребление жидкости способствуют здоровью кожи и ускоряют заживление тканей.
- Уход за кожей: регулярное очищение и увлажнение кожи, а также применение защитных средств помогают предотвратить раздражения и повреждения кожи.
Интересные аспекты о пролежнях
Кроме того, интересно отметить, что существует несколько стадий пролежней, включающих начальные признаки красноты и покраснения кожи до формирования глубоких язвенных дефектов. Понимание этапов развития пролежней важно как для диагностики, так и для лечения этого состояния, что подчеркивает значимость внимательного мониторинга и профилактики пролежней у уязвимых групп пациентов.
