
Ендоцервіцит: особливості діагностики та методи лікування
Розуміння ендоцервіциту: основні моменти
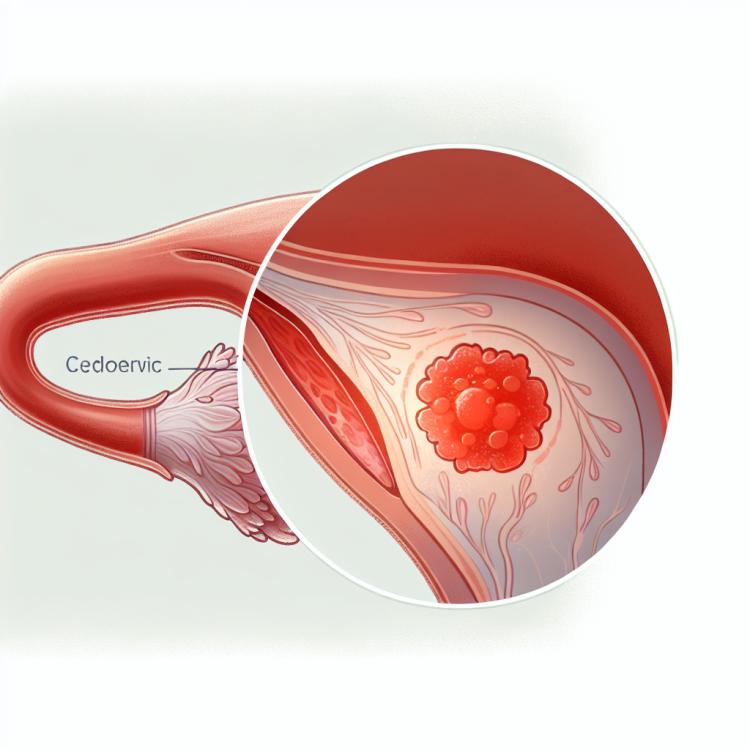
Ендоцервіцит є запальним процесом, що зачіпає ендоцервикальний канал шийки матки, зазвичай викликаний інфекцією. Основними симптомами є виділення зо влагалища, болючість та дисфункціональні кровотечі. Для діагностики важливо провести гінекологічне обстеження, включаючи цитологічне дослідження шийки матки та бактеріологічне дослідження виділень. Лікування може включати застосування антибіотиків, протизапальних препаратів та пробіотиків, за необхідності супроводжуватися фізіотерапією та рекомендаціями щодо покращення гігієнічних практик.
Патогенезендоцервіциту
Ендоцервіцит розвивається через запальну реакцію на інфекцію, таку як хламідіоз, гонорея або трихомоніаз. Інфекція поширюється через статеві контакти або восходячим шляхом зі влагалища. Механізм розвитку запалення в ендоцервіксі включає активацію імунітету, виділення протеіназ і цитокінів, що призводить до гістологічних змін і симптомів запалення.
- Інфекція: Ендоцервицит часто спричиняється бактеріальними, вірусними або грибковими інфекціями, такими як хламідії, гонококки або кандида.
- Запальна реакція: Розвиток запалення відбувається відповідно до інфекції і включає активацію імунітету та виділення цитокінів.
- Гістологічні зміни: Запалення викликає тканинні зміни в ендоцервіксі, такі як згрубіння слизової оболонки та збільшення кількості імунних клітин.
- Ушкодження клітин: Інфекція може пошкодити клітини ендоцервікса, збільшуючи їх вразливість до запалення та подальших інфекцій.
- Імунні відмінності: Різні індивідуальні імунні відповіді можуть впливати на перебіг та важкість ендоцервициту у різних пацієнтів.
Клінічна картина ендоцервіциту
Клінічна картина ендоцервіциту зазвичай включає в себе симптоми запалення шийки матки, такі як виділення з вагіни, болючі відчуття внизу живота та незвичайні менструації. Пацієнтки також можуть відчувати біль або дискомфорт під час статевих контактів. Діагноз ґрунтується на скаргах пацієнта, гінекологічному огляді, лабораторних та інструментальних методах дослідження, таких як цитологія шийки матки та біопсія.
- Вивідки зі влагалища: пацієнтки можуть відчувати збільшену кількість вивідків, які можуть бути жовтуватими або зеленуватими.
- Болючі відчуття у нижній частині живота: можливі відчуття дискомфорту або болю у області нижнього живота, особливо при пальпації.
- Порушення менструації: ендоцервицит може призвести до змін у циклі менструацій, включаючи аномальні кровотечі або болючіші періоди.
- Дискомфорт під час статевих контактів: під час статевої активності жінки можуть відчувати дискомфорт або навіть болючі відчуття у області шийки матки.
- Чутливість під час гінекологічного огляду: під час огляду гінеколог може відзначити підвищену чутливість або болючість шийки матки у пацієнтки.
Експертна думка щодо лікування ендоцервіциту
Думка експертів щодо лікування ендоцервіциту підкреслює важливість індивідуалізованого підходу до кожної пацієнтки. Лікування може включати застосування антибіотиків для знищення інфекції, протизапальні препарати для зняття запалення та заходи щодо підтримання та зміцнення імунітету. Однак вибір методу лікування залежить від причин ендоцервіциту, клінічних особливостей пацієнтки та думки фахівця.
Сучасна медицина також приділяє значну увагу запобіганню рецидивів ендоцервіциту. Експерти рекомендують регулярне спостереження за станом шийки матки, проведення профілактичних оглядів у гінеколога та дотримання всіх рекомендацій фахівця. Крім того, важливим аспектом є спосіб життя та профілактичні заходи, які можуть допомогти уникнути виникнення захворювання або його рецидивів.

Діагностика ендоцервіциту
Діагностика ендоцервіциту зазвичай включає огляд гінеколога з метою оцінки стану шийки матки та слизової оболонки вагіни, забір мазків для лабораторного аналізу, таких як цитологія та бактеріологічне дослідження, а також проведення колпоскопії для більш детального вивчення області шийки матки. Додаткові методи діагностики можуть включати ультразвукове дослідження органів малого тазу та біопсію у разі підозри на пухлину або необхідності виключити інші патології. Комплексний підхід до діагностики дозволяє точно визначити наявність та ступінь запалення, виявити патогени та прийняти обґрунтоване рішення про методи лікування.
- Гінекологічний огляд: лікар проводить огляд шийки матки та вагіни для виявлення ознак запалення.
- Цитологічне дослідження: взяття зразків для цитології допомагає оцінити клітинний склад, виявити атипії та наявність інфекції.
- Бактеріологічне дослідження: дозволяє ідентифікувати збудника інфекції та підібрати відповідну терапію антибіотиками.
- Кольпоскопія: дослідження дозволяє детальніше вивчити тканини шийки матки за допомогою спеціального пристрою.
- Ультразвукове дослідження: проводиться для оцінки стану органів малого тазу та виключення інших патологій.
Чому «b-healthy clinic»?
Лікування ендоцервіциту
- Застосування антибіотиків: у випадку бактеріальної інфекції зазвичай призначаються антибіотики, активні проти інфекційного агента.
- Використання антивірусних препаратів: при вірусній етіології ендоцервицита може знадобитися лікування антивірусними препаратами.
- Прогестагени для корекції гормонального фону: при гормональних порушеннях може бути доцільним застосування прогестагенів для нормалізації гормонального балансу.
- Використання протизапальних препаратів: для зменшення запалення та симптомів іноді призначаються протизапальні препарати.
- Дотримання гігієни та підтримання здорового способу життя: важливо дотримуватися гігієни статевих органів та вести активний спосіб життя для покращення ефективності лікування та профілактики рецидивів.
Профілактика ендоцервіциту
- Дотримання гігієни статевих органів: регулярне миття статевих органів з використанням м’якого гелю або мила допомагає запобігти розвитку інфекцій.
- Використання презервативів: використання презервативів під час статевих контактів допомагає зменшити ризик передачі інфекцій, включаючи збудників ендоцервіциту.
- Регулярні візити до гінеколога: профілактичні візити до спеціаліста дозволяють виявити патології на ранніх стадіях та ефективно їх лікувати.
- Дотримання правильного харчування та здорового способу життя: зміцнення імунітету збалансованим харчуванням та фізичною активністю допомагає запобігти розвитку запальних процесів.
- Уникання стресів: стрес може ослабити імунну систему, зробивши організм більш вразливим до інфекцій, включаючи ендоцервіцит.
